Es importante una exploración física minuciosa.
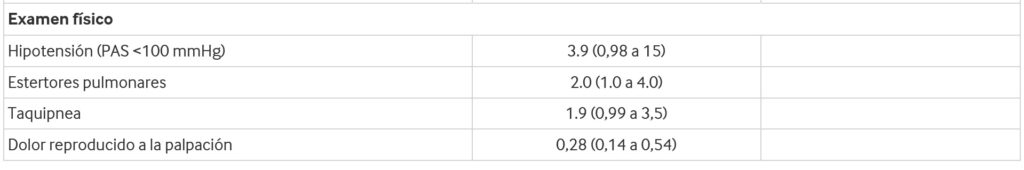
Evaluar los signos vitales del paciente, realizar una exploración cardiopulmonar y registrar cualquier signo de distrés, como taquipnea, diaforesis o piel moteada.
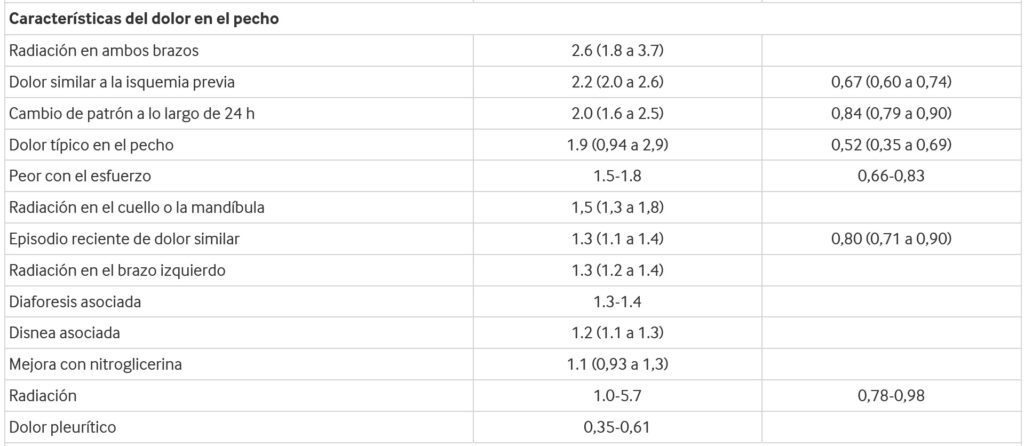
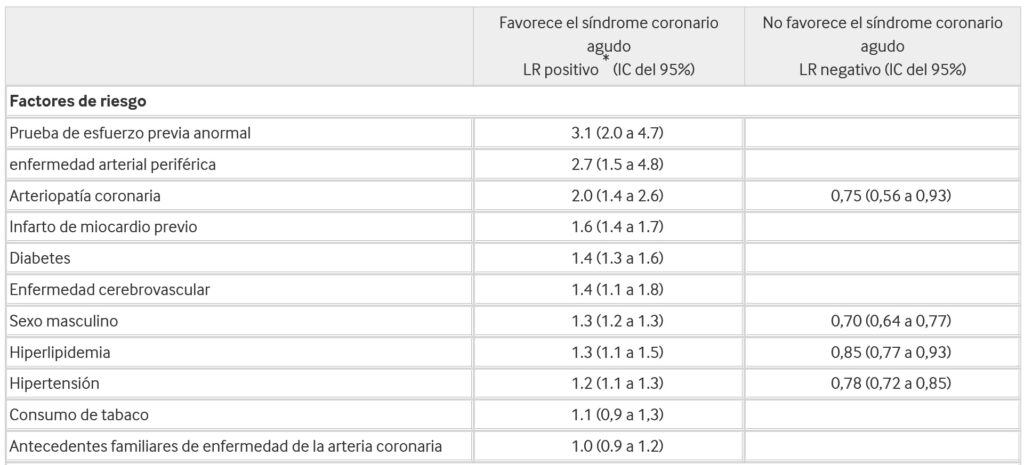
En la siguiente tabla se analizan los datos ya sea positivos y negativos que tiene este cuadro.
Probabilidad de hallazgos en la historia y el examen físico en el síndrome coronario agudo
Evaluación inmediata
Electrocardiograma
El primer paso en la evaluación de pacientes con síntomas que sugieren un SCA es un electrocardiograma de 12 derivaciones.
Las guías recomiendan que el primer electrocardiograma se obtenga dentro de los 10 minutos de la presentación.
Evaluar rápidamente el electrocardiograma para detectar hallazgos diagnósticos de:
Infarto de miocardio con elevación del segmento ST (STEMI),
SCA sin elevación del segmento ST (SCASEST),
Ondas T hiperagudas,
Pericarditis o
Arritmia cardíaca.
Si el electrocardiograma inicial no es diagnóstico, pero el paciente continúa experimentando síntomas sugestivos de SCA, se debe repetir el electrocardiograma porque el SCA es un proceso dinámico.

El infarto de miocardio con elevación del segmento ST incluye una nueva elevación del segmento ST en el punto J en dos derivaciones contiguas ≥1 mm en todas las derivaciones excepto V2-V3, donde se aplican los siguientes puntos de corte: ≥2 mm en hombres ≥40 años; ≥2,5 mm en hombres <40 años o ≥1,5 mm en mujeres independientemente de la edad
La presencia de elevación del segmento ST, un nuevo bloqueo de rama izquierda del haz de His o cambios dinámicos del segmento ST sugiere un infarto agudo de miocardio (IAM).
En una revisión sistemática que evaluó la precisión diagnóstica de los criterios de IAMCEST, estos mostraron una sensibilidad del 43,6 % y una especificidad del 96,5 % para el infarto de miocardio por oclusión.
La elevación del segmento ST también puede presentarse con diagnósticos distintos del IAMCEST, como pericarditis, repolarización precoz, hiperpotasemia, hipercalcemia, miocardiopatía de Takotsubo y aneurisma del ventrículo izquierdo.

Figura 3
Depresión del segmento ST con nueva depresión del segmento ST horizontal o descendente ≥0,5 mm en dos derivaciones contiguas o inversión de la onda T >1 mm en dos derivaciones contiguas con onda R prominente o relación R/S >1
En general, menos de la mitad de los pacientes con sospecha de SCA y bloqueo de rama izquierda del haz de His son finalmente diagnosticados con IAM.
Para aumentar la precisión diagnóstica del infarto de miocardio por oclusión en el contexto de un bloqueo de rama izquierda del haz de His o un ritmo marcado, se han desarrollado criterios electrocardiográficos adicionales
Los criterios de Sgarbossa modificados son los más precisos.
Troponinas cardíacas de alta sensibilidad (Tnc-AS)
La prueba de troponina cardíaca (Tnc) es fundamental en el enfoque diagnóstico.
La troponina es una proteína contenida en el aparato miofibrilar que se encuentra tanto en el músculo esquelético como en el cardíaco.
Es posible analizar las isoformas cardíacas de la troponina I (cTnI) y la troponina T (cTnT) con alta especificidad analítica.
La adopción generalizada de las pruebas de Tnc-AS ha permitido el desarrollo de vías rápidas de descarte que pueden identificar a pacientes con una probabilidad muy baja de IAM en pocas horas tras su llegada al servicio de urgencias.
La principal diferencia entre esta generación de Tnc-AS y los ensayos de cTn anteriores es que, aunque utilizan métodos tecnológicos similares, los ensayos de alta sensibilidad pueden detectar concentraciones sanguíneas mucho más bajas de troponina y pueden hacerlo con mayor precisión.
La troponina es una variable continua y, por lo tanto, no se recomienda el uso indiscriminado de puntos de corte como el percentil 99.
Los percentilos 99 determinados por los fabricantes para sus ensayos tienen una imprecisión asignada.
Los médicos deben tener un buen conocimiento de la prueba al interpretar los resultados.
Debido a su mayor sensibilidad, las concentraciones medidas mediante ensayos a menudo están elevadas en comparación con los ensayos de troponina más antiguos para pacientes con enfermedades sistémicas que causan una mayor demanda miocárdica.
Es importante tener en cuenta que las concentraciones de troponina cardíaca aumentarán con cualquier lesión miocárdica.
Por lo tanto, no es un marcador específico del IAM, y existen otras causas de lesión miocárdica.
Dado que el manejo del paciente está determinado por la causa de la elevación, es importante comprender la causa.
Causas de valores elevados de troponina cardíaca debido a lesión miocárdica
Relacionado con la isquemia miocárdica aguda
-
Rotura de la placa aterosclerótica con trombosis
Relacionado con la isquemia miocárdica aguda debido al desequilibrio del suministro o la demanda de oxígeno.
-
Perfusión miocárdica reducida:
-
Espasmo de la arteria coronaria, disfunción microvascular
-
Embolia coronaria
-
Disección de la arteria coronaria
-
Bradiarritmia sostenida
-
Hipotensión o shock
-
Insuficiencia respiratoria
-
anemia grave
-
-
Aumento de la demanda de oxígeno del miocardio
-
Taquiarritmia sostenida
-
Hipertensión grave con o sin hipertrofia ventricular izquierda
-
Otras causas
-
Afecciones cardíacas
-
Insuficiencia cardiaca
-
Miocarditis
-
Miocardiopatía (de cualquier tipo)
-
Miocardiopatía de Takotsubo
-
Procedimiento de revascularización coronaria
-
Procedimiento cardíaco distinto de la revascularización
-
Ablación con catéter
-
Descargas del desfibrilador
-
contusión cardíaca
-
-
Condiciones sistémicas
-
Sepsis, enfermedad infecciosa
-
enfermedad renal crónica
-
Accidente cerebrovascular, hemorragia subaracnoidea
-
Embolia pulmonar, hipertensión pulmonar
-
Enfermedades infiltrativas (p. ej., amiloidosis, sarcoidosis)
-
agentes quimioterapéuticos
-
Pacientes que están gravemente enfermos
-
Ejercicio extenuante
-
Ejemplos de cómo descartar algunas de estas afecciones incluyen imágenes como tomografía computarizada, angiografía coronaria (disección de la arteria coronaria), análisis de sangre de laboratorio (anemia, insuficiencia cardíaca, enfermedad renal crónica), ecocardiograma (insuficiencia cardíaca), resonancia magnética (miocardiopatía), cateterismo cardíaco (miocardiopatía de Takotsubo), electrocardiograma y monitoreo cardíaco (taquiarritmias, hipertrofia ventricular).
Referencia:
![]()