En septiembre apareció un trabajo que compara cerrar la orejuela de la Auricula vs anticoagular en pacientes con fibrilación auricular.
Lo primero que hay que considerar es cómo responder correctamente a esta pregunta.
La forma correcta sería aleatorizar a los pacientes a una, dos o tres de las estrategias y luego medir un resultado.
La aleatorización equilibraría las diferencias conocidas y desconocidas en las características basales.
Al final, se habría aislado la terapia como la única diferencia y entonces se podría inferir causalidad con respecto a los resultados.
Eso no fue lo que hicieron los autores.
En su lugar, analizaron los datos de un registro, analizando los resultados después de dos tratamientos diferentes.
El problema principal de esa estrategia es que un médico eligió la estrategia, no la aleatorización.
Los factores que influyeron en ese médico seguramente no fueron aleatorios.
Y esas características a menudo (probablemente siempre) afectan los resultados, lo que hace que las inferencias sobre los dos tratamientos sean casi imposibles.
Preguntas específicas y antecedentes de este estudio: El problema clínico involucra a pacientes con insuficiencia renal terminal y fibrilación auricular.
Sin duda, uno de los principios fundamentos del tratamiento de la FA es la prevención del ACV, generalmente con anticoagulantes orales (ACO).
La evidencia que respalda la anticoagulación se remonta a la época de la warfarina en la década de 1980.
Los ECA de warfarina frente a placebo o aspirina en pacientes con FA mostraron un claro predominio de la warfarina.
Años más tarde, se demostró que los anticoagulantes orales de acción directa (ACOD) eran similares o mejores que la warfarina.
Unos años más tarde, quienes defendían la oclusión de la orejuela auricular izquierda (OAI) propusieron que el taponamiento de la orejuela podría ser una alternativa razonable.
La presencia de insuficiencia renal que requiere diálisis cambia radicalmente toda la información de fondo anterior.
Diría que casi nada de esto aplica.
Por numerosas razones:
a) ninguno de los ensayos que respaldan el uso de ACO incluyó pacientes con insuficiencia renal grave;
b) se han realizado dos ensayos en pacientes con insuficiencia renal, pero ninguno tuvo la potencia suficiente para separar la señal del ruido;
c) los pacientes en diálisis tienen una tasa mucho mayor de hemorragia grave (debido a la disfunción plaquetaria);
d) la insuficiencia renal altera el clearence del fármaco, lo que dificulta la selección de la dosis; y
e) por cada estudio observacional que se pueda encontrar que demuestre que el ACO reduce el ACV, se puede encontrar uno que demuestre que el ACO aumenta el sangrado grave.
Sin ECA, no podemos tener creencias previas basadas en la evidencia.
El estudio en cuestión
Los autores seleccionaron a 2344 pacientes que desarrollaron FA tras iniciar la diálisis (principalmente hemodiálisis).
Un grupo de 293 pacientes recibió cierre de la orejuela de la AI y 2051 recibieron ACO.
Obviamente, se trata de grupos no aleatorios no emparejados.
El resultado primario fue la muerte por cualquier causa.
El resultado secundario fue el ACV.
El resultado de seguridad fue la hemorragia grave.
Antes de continuar, debo expresar dos preocupaciones principales.
Una es la falta de emparejamiento entre los grupos. Uno tiene casi 300 pacientes y el otro 2000.
También hubo otras diferencias iniciales, pero abordaremos esto más adelante.
La segunda preocupación es aún peor: la elección de la muerte como resultado primario es errónea.
Sabemos, gracias a un excelente ensayo llamado LAAOS-3, que el cierre quirúrgico de la orejuela, en comparación con la ausencia de cierre, en pacientes con FA sometidos a cirugía cardíaca por otro motivo redujo los accidentes cerebrovasculares en un 33 %.
Sin embargo, esa enorme reducción de accidentes cerebrovasculares no fue suficiente para reducir la mortalidad.
La razón es que, si bien el accidente cerebrovascular es importante evitarlo, no es una causa de muerte lo suficientemente importante como para reducir la mortalidad general.
Por ejemplo, el accidente cerebrovascular causa solo alrededor del 10 % de las muertes.
Volviendo al estudio.
El reto al que se enfrentaron los autores fue emparejar a los pacientes de los dos grupos de comparación (ACO y cierre de la orejuela).
Hay muchas maneras de intentarlo.
Optaron por el emparejamiento por propensión, que consiste en encontrar pacientes con similitudes según las características de la hoja de datos.
Recordá que algunos factores (edad, sexo, antecedentes de hipertensión o diabetes) se incluyen en la hoja de datos. Pero hay otros factores que no influyen: el aspecto general del paciente, su situación familiar o su estado mental.
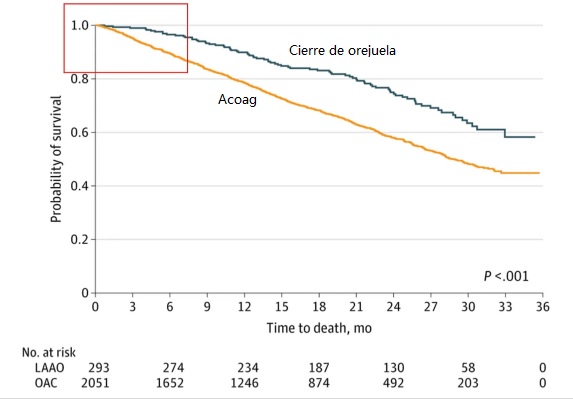
La imagen muestra que los pacientes del grupo Orejuela tuvieron una sobrevida mucho mejor.
El HR fue de 0,47 (IC del 95 %: 0,30-0,72).
Añadí el cuadrado rojo, que muestra la separación inmediata de las curvas de sobrevida, lo que implica que el cierre de la orejuela confiere una ventaja inmediata en la supervivencia.
El sangrado recurrente también fue menor. HR: 0,74 (IC del 95 %: 0,56-0,98).
Sin embargo, el ACV no mortal no se redujo con el ajuste completo. HR: 1,18 (IC del 95 %: 0,76-1,81).
Los autores concluyeron:
Estos hallazgos sugieren que estos datos deben considerarse en la toma de decisiones compartida al considerar el cierre de la orejuela de la AI en pacientes con insuficiencia renal y fibrilación auricular.
Comentarios
El muestreo de este estudio es una debilidad importante.
Independientemente de su opinión sobre el cierre de la orejuela, todos coinciden en que existe, la reducción del ACV y el sangrado se produce a lo largo de años, no de semanas.
Y el estudio LAAOS 3 muestra que incluso una reducción del 33 % de accidentes cerebrovasculares con el cierre quirúrgico de la orejuela no fue suficiente para mejorar la sobrevida.
Este artículo pretende demostrar una ventaja inmediata en la sobrevia con el cierre de la orejuela.
Esto es casi con certeza imposible.
La razón por la que estas curvas se separan inmediatamente es que los médicos eligieron a pacientes más sanos para recibir el dispositivo, y el emparejamiento no logró resolver esto.
Los autores admiten las «limitaciones fundamentales» de su análisis.
Siempre debemos ser críticos ante este tipo de artículos que «favorecen» tan ampliamente una intervención sin un ECA detrás.
Referencia:
![]()


